目次
クリニカルインディケーターとは何か?
クリニカルインディケーターとクオリティインディゲーターの意味と定義
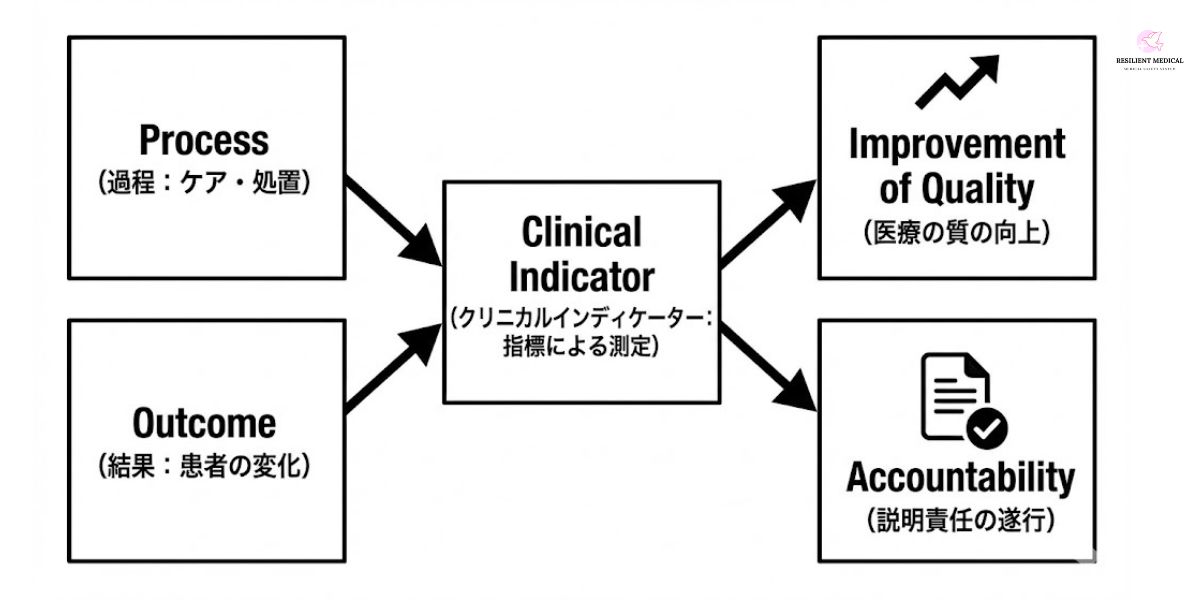
クリニカルインディケーター(CI:Clinical Inddicator)とは、医療におけるプロセスとアウトカムの指標を用いた質改善のためのツールです。クリニカル(Clinical)とは「臨床」インディケーター(Inddicator)とは「指標」という意味であることから「臨床指標」とも呼ばれています。
欧米では一般的に医療の質指標(クオリティインディケーターQI:Qualty Inddicator)と呼ばれており、こちらも医療の質を定量的に評価するもので、医療の質を改善するためのツールです。
(クリニカルインディゲーター(CI)とクオリティインディゲーター(QI)の違いについては境界が曖昧な部分があるため、この記事では区別なく同種のものとして解説を進めます。)
クリニカルインディケーターの目的は、客観的な評価によって医療の質を「知る」ことによって医療の質を向上させることにあります。また、医療の質指標を公に開示することによって、医療機関としての情報開示による説明責任を果たす役割もあります。
ただ注意が必要なのは、医療の質指標は医療機関の格付け等に用いるものではない点です。医療の質を測定し評価することは容易なことではなく、定量的に測定できる側面だけで全体的な医療の質を評価することは極めて困難であるためです。そのため、医療の質を定量化して評価する場合には、限界をよく認識した上で行うことが重要になります。
厚生労働省によるクリニカルインディケーターへの言及
厚生労働省はクリニカルインディケーターについて以下のように言及しています。
医療の質と安全性の向上
質の高い医療を実現するために必要な人材が確保され、クリニカルインディケーター(医療の質に関する評価指標)等を用いて、医療の質の評価が適切に行われている。
クリニカルインディケーターは医療の質を向上させるツールとしてだけではなく、医療の安全性の向上を目指す場合においても有効なツールでもあるのです。
次の項ではクリニカルインディゲーターを臨床に活用するために前提となる留意点を解説していきます。
クリニカルインディケーターを有効に活用するポイントと注意点

クリニカルインディケーターを効果的に活用するためには、以下の点に留意する必要があります。
- 臨床的に重要な指標であるか
- 医療の質を評価することで改善ができるか
- 測定した結果の評価が可能か
- 実態を把握できるか
- 測定する数値の基準は明確か
- 標準化された方法でデータの収集と検出ができるか
これらの点を踏まえた上で、測定する各項目の測定・評価を行うことが大切です。
クリニカルインディケーターの項目と事例
クリニカルインディケーターの項目は多岐にわたります。臨床指標には国立病院機構・日本病院会・聖路加国際病院などの様々な指標があります。
ここでは代表的な臨床指標を公表している日本病院会の項目を参考例として解説していきます。
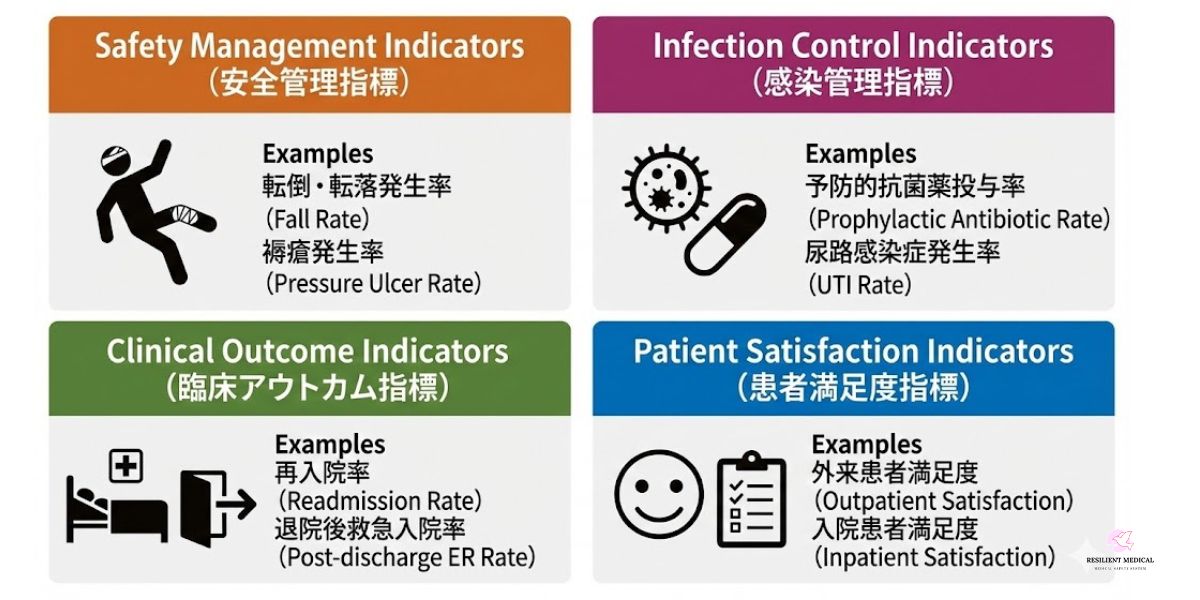
日本病院会指標
- 患者満足度(外来患者)
- 患者満足度(入院患者)
- 退院患者率
- 入院患者の転倒・転落発生率ならびに損傷発生率(レベル2以上、レベル4以上)
- 褥瘡発生率
- 紹介率
- 逆紹介率
- 尿道留置カテーテル使用率
- 症候性尿路感染症発生率
- 救急車・ホットラインの応需率
- 特定術式における手術開始前1時間以内の予防的抗菌薬投与率
- 特定術式における術後24時間(心臓手術は48時間)以内の予防的抗菌薬投与停止率
- 特定術式における適切な予防的抗菌薬選択率
- 糖尿病患者の血糖コントロール HbA1c(NGSP)<7.0%
- 退院後6週間以内の救急医療入院率
- 急性心筋梗塞患者における入院時早期アスピリン投与割合
- 急性心筋梗塞患者における退院時アスピリン投与割合
- 急性心筋梗塞患者における退院時βブロッカー投与割合
- 急性心筋梗塞患者における退院時スタチン投与割合
- 急性心筋梗塞患者における退院時ACE阻害剤もしくはアンギオテンシンⅡ受容体阻害剤投与割合
- 急性心筋梗塞患者におけるACE阻害剤もしくはアンギオテンシンⅡ受容体阻害剤の投与割合
- 急性心筋梗塞患者の病院到着後90分以内の初回PCI実施割合
- 脳卒中患者のうち第2病日までに抗血栓療法を受けた患者の割合
- 脳卒中患者のうち退院時抗血小板薬処方割合
- 脳卒中患者の退院時スタチン処方割合
- 心房細動を伴う脳卒中患者への退院時抗凝固薬処方割合
- 脳梗塞における入院後早期リハビリ実施患者割合
- 喘息入院患者のうち吸入ステロイドを入院中に処方された割合
- 入院中にステロイドの経口・静注処方された小児喘息患者の割合
- 統合指標(Composite Measures) 【手術】 予防的抗菌薬に関する3指標より統合
- 統合指標(Composite Measures) 【虚血性心疾患】 急性心筋梗塞に関する6指標より統合
- 統合指標(Composite Measures) 【脳卒中】 脳卒中に関する5指標より統合
療養・精神病床向け
- 紹介率
- 逆紹介率
- 入院患者の転倒・転落発生率ならびに損傷発生率(レベル2以上、レベル4以上)
- 身体抑制率
- 在宅復帰率
- 褥瘡発生率
【参考】日本病院会指標
これらの指標の他にも「外来待ち時間」「平均在院日数」などの指標を定量化して評価している場合もあります。自施設の環境等を踏まえながら適切な臨床指標を活用しましょう。
クリニカルインディケーターのストラクチャー(構造)プロセス(過程)アウトカム(結果)
医療の質は次の3つの側面から評価します。
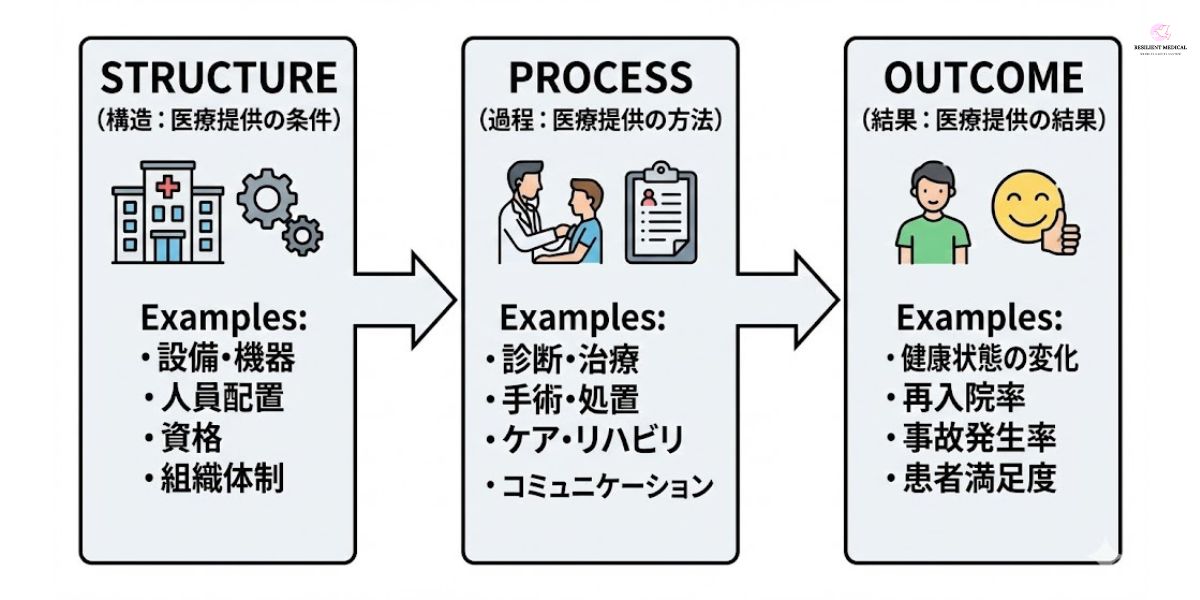
- 構造(structure)
- 過程(process)
- 結果(outcome)
構造(structure)
構造とは医療が提供される条件あるいは構成する因子のことをいいます。
例えば物質的な資源である施設における設備や医療機器、人的資源である専門職の人数、資格、人材育成への投資など。また、組織的な資源である組織体制などのことです。
過程(process)
過程とは医療がどのように提供されたのかということです。
例えば診断・検査・治療・手術。あるいはリハビリテーションや患者またその家族とのコミュニケーションなどの活動です。
結果(outcome)
結果とは医療が提供されたことにより、どのような変化があったのかです。
例えば医療の提供によって患者やその家族に対して及ぼした健康への影響。患者の再入院率や事故発生率など。患者による満足度の変化、職員の変化などのことです。
これら3つの視点から医療の質を評価し、質改善への情報を整理して医療の質向上への方策を検討していきます。
クリニカルインディケーターと看護~PDCAサイクルによる質の管理
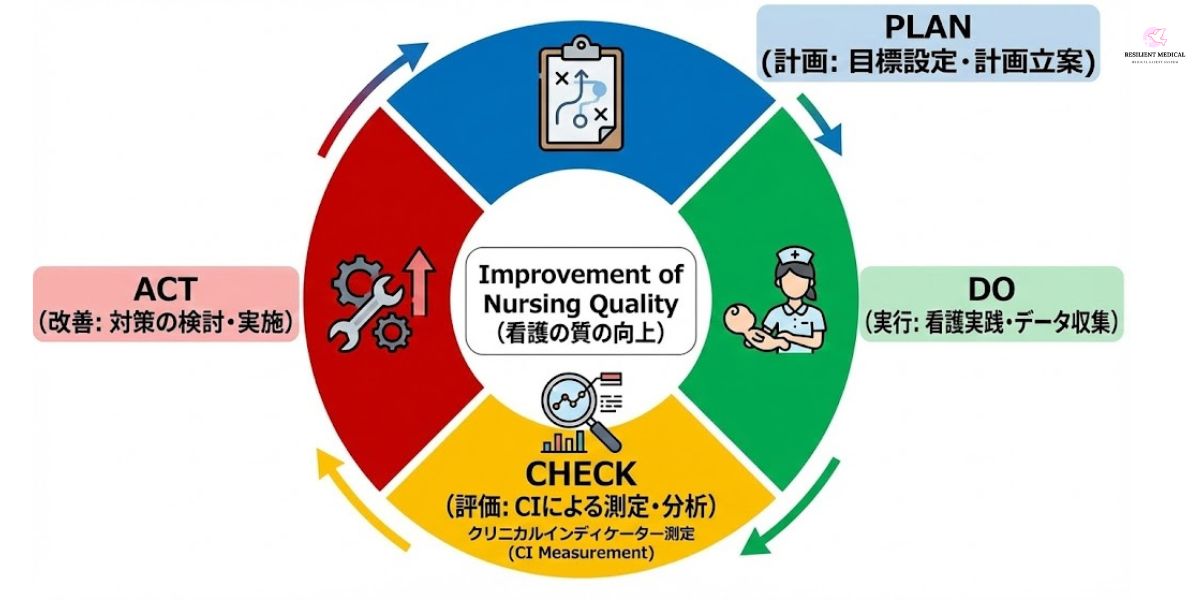
医療の質を評価することは、日々の実践に直結するものであるべきです。ある一定期間の客観的な数値が自然と改善されることはありません。今日の数値が明日の数値を保証するものではないのです。
そのため、日々の看護業務においても常に看護の質を向上させることを念頭に計画と実行、評価と改善を絶え間なく継続することが大切です。これら一連の流れをPDCAサイクルで繰り返し、看護の質は向上していくことになるのです。
また、クリニカルインディケーターが客観的な評価であるとはいえ、実際に看護の質を向上させるのは現場のスタッフによる主体的な実践が重要になります。そのためには、スタッフ一人一人による質改善へのコミットメントが大切であり、個人としてだけでなくチームとしての取り組みも必要になります。
クリニカルインディケーターの目的は、客観的な質評価を定量的に行うことで医療の質を向上させることにあります。その目的をチームで共有し、質向上のために何ができるのかを常に責務として自覚する必要があるのです。
医療の質、看護の質を向上させるために、定量的な評価を行うとともに、定性的な評価も併せて実施することも重要です。